Dies zeigt eine im November 2021 durchgeführte repräsentative Studie im Auftrag des Digitalverbands Bitkom: Demnach wollen zwar 76 Prozent der Befragten die ePA zumindest wahrscheinlich nutzen, aber nur 0,5 Prozent haben sie bereits in Gebrauch. Das liegt zum einen daran, dass 52 Prozent der Teilnehmenden angaben, weder von ihrer Krankenkasse noch von medizinischen Leistungserbringern über die ePA informiert worden zu sein. Zum anderen wird der Aktivierungsprozess – verbunden mit der expliziten Beantragung bei den jeweiligen Krankenkassen – von 41 Prozent der Studienteilnehmer als zu umständlich und mühsam wahrgenommen. Aus diesem Grund sprechen sich 62 Prozent der Befragten für eine automatische Anlage der ePA für alle Versicherten aus, sofern diese nicht aktiv widersprechen. Auf die Zurückhaltung der Versicherten hat auch die neue Bundesregierung im Koalitionsvertrag reagiert und folgendes Ziel formuliert: „Wir beschleunigen die Einführung der elektronischen Patientenakte (ePA) und des E-Rezeptes sowie deren nutzenbringende Anwendung und binden beschleunigt sämtliche Akteure an die Telematikinfrastruktur an. Alle Versicherten bekommen DSGVO-konform eine ePA zur Verfügung gestellt; ihre Nutzung ist freiwillig (Opt-out).“
Breite Zustimmung
62%der Befragten befürworten eine automatische Anlage der ePA, sofern Versicherte nicht widersprechen.
ePA: Wie weit wird der Opt-out gehen?
Mit dem Opt-out-Verfahren, der Möglichkeit zum Widerspruch, folgt die Koalition den Empfehlungen des Sachverständigenrats zur Begutachtung der Entwicklung im Gesundheitswesen (SVR Gesundheit) von März 2021. Der Rat hatte darin die entscheidende Weichenstellung gesehen. So heißt es im SVR Gesundheit-Gutachten: „Zentral für den Erfolg oder Misserfolg der ePA in Deutschland wird die ausreichende Zahl der aktiv Nutzenden sein, da nur dann Leistungserbringer routiniert damit arbeiten können und die notwendigen Investitionen in die Infrastruktur gerechtfertigt wären.“ Jede gesetzlich versicherte Person anzusprechen und von den Vorteilen einer Patientenakte zu überzeugen schien dem Gremium nicht erfolgversprechend.
Zentral für den Erfolg oder Misserfolg der ePA in Deutschland wird die ausreichende Zahl der aktiv Nutzenden sein.
Damit zieht Deutschland auch seine Lehren aus den Erfahrungen der direkten Nachbarländer: Frankreich stellte 2004 erstmals das Dossier Médical Partagé, die französische Umsetzung der ePA, als Pilotprojekt vor und implementierte es dann 2011 landesweit. Bis 2016 hatten sich insgesamt 158.000 Versicherte im Opt-in-Verfahren für die ePA entschieden, also knapp 0,4 Prozent der Bevölkerung. Davon blieben jedoch mit 89.500 Akten mehr als die Hälfte inhaltslos.
In Österreich wurde sich hingegen für das Opt-out-Verfahren entschieden, als die elektronische Gesundheitsakte ELGA seit 2015 schrittweise eingeführt wurde. Bei diesem Modell haben die Versicherten drei Möglichkeiten des Widerspruchs:
- die Ablehnung der gesamten ELGA durch ein generelles Opt-out,
- die Ablehnung einzelner ELGA-Funktionen, beispielsweise E-Befund oder E-Medikation, durch ein partielles Opt-out oder
- die Ablehnung der Dokumentation einzelner Behandlungen, beispielsweise bei einer HIV-Infektion oder einem Schwangerschaftsabbruch, durch ein situatives Opt-out.
Bis Juni 2021 gab es 267.000 Abmeldungen. Das bedeutet im Umkehrschluss: Knapp 97 Prozent der österreichischen Bevölkerung nutzen die Akte.
Hinsichtlich der Wahl der Zustimmungs- oder Widerspruchsverfahren für die ePA, kann sich Deutschland an seinen Nachbarn orientieren: In Frankreich wurde die Opt-in-Methode gewählt, während Österreich auf ein dreigliedriges Opt-out-Verfahren gesetzt hat.
Unklar in Deutschland ist noch, wie weit die Opt-out-/Opt-in-Bestimmungen gehen werden. Ginge es nur um die Anlage einer Akte nach dem Opt-out-Verfahren, das keiner expliziten Zustimmung der versicherten Person bedarf, würde sich die ePA schneller durchsetzen. Wenn auch die einzelnen Funktionalitäten dem Opt-out unterlägen und den Nutzenden somit „automatisch“ zur Verfügung stünden, würde sich zudem auch die tatsächliche Handhabung vereinfachen. Bräuchte es hingegen separat die Zustimmung zu allen Funktionalitäten innerhalb der Akte, könnte das die Handhabung verkomplizieren. Repetitive einzelne Zulassungsschritte, wie sie in der bisherigen Aktenspezifikation verpflichtend sind, dürften viele Nutzende überfordern oder das Risiko von Datenlücken durch vergessene Zustimmungen erhöhen. Bislang gehören dazu beispielsweise die jeweils individuell erforderlichen Freigaben für Praxen, Entscheidungen für einzelne Inhalte, die quartalsweise Übergabe von Forschungsdaten, die Erlaubnis zur Speicherung von DiGA-Daten (digitalen Gesundheitsanwendungen), die Speicherung individueller Abrechnungsdaten oder Daten des elektronischen Medikationsplans (eMP). Um die Akte nutzerfreundlicher zu machen, müsste sich das generelle Einverständnis mit der Möglichkeit zum Opt-out auch auf diese Schritte erstrecken. Alternativ müsste zumindest eine einmalige Einwilligung ausreichen.
Mit dem Opt-out könnte zudem noch ein anderes konzeptionelles Problem der ePA gelöst werden: Einzelne Fachdienste wie der elektronische Medikationsplan (eMP), die elektronische Patientenkurzakte mit den wichtigsten Notfalldaten oder der Organspendeausweis sollten grundsätzlich allen Versicherten zur Verfügung stehen, während die ePA freiwillig bliebe. Deshalb wurden diese als einzelne Fachdienste innerhalb der Telematikinfrastruktur (TI) konzipiert. Dadurch sind für die Nutzenden viele aktive Einzelanforderungen notwendig geworden, inklusive der zu steuernden Datenflüsse. Durch das Opt-out-Verfahren könnten diese Fachdienste nun im Nutzererlebnis wieder stärker zusammenrücken und als eine Anwendung genutzt werden.
Digitale Innovation: Akzeptanz schaffen braucht Zeit
Die Frage der Beschleunigung wird schwieriger zu beantworten sein. Pflegekräfte, Hebammen und Physiotherapeuten können bereits an die TI angebunden werden, DiGAs folgen gesetzlich im Jahr 2023. Die Anbindung von weiteren Beteiligten wie Heil- und Hilfsmittelerbringern, Laboren, soziotherapeutischen Einrichtungen oder Hospizen ist für 2024 vorgesehen. Um nahtlos und mit überschaubaren Investitionen angebunden zu werden, muss zunächst der sogenannte Zukunftskonnektor, die Softwarevariante der bisherigen Hardwareanbindung, ausgerollt werden.
Zudem gilt es, politisch auf die Forderung der Ärzteschaft nach einer Digitalisierungspause zu reagieren. Den Druck herauszunehmen würde der ePA vermutlich wenig helfen. Statt einer Beschleunigung wäre es jetzt entscheidend, das Vertrauen der Nutzenden in die digitalen Angebote zu stärken – ein Schritt, der nicht von oben verordnet werden kann. Die Anwendenden sollten die Erfahrung machen, dass durch die Nutzung der elektronischen Patientenakte tatsächlich hilfreiche Tools und Lösungen entstehen, die sich nahtlos in ihre Arbeitsläufe integrieren (was allerdings auch ein optimales Zusammenspiel mit den Praxisverwaltungssystemen erfordert).
Zum Teil bedarf es dazu eines langen Atems: An der Adoptionskurve digitaler Innovationen, hier am Beispiel der Anteile von eCommerce am Einzelhandel sowie der Nutzer von Onlinebanking in Deutschland, lassen die jährlichen Wachstumsraten im ein- beziehungsweise niedrigen zweistelligen Bereich erkennen, dass Verbraucher Zeit benötigen.
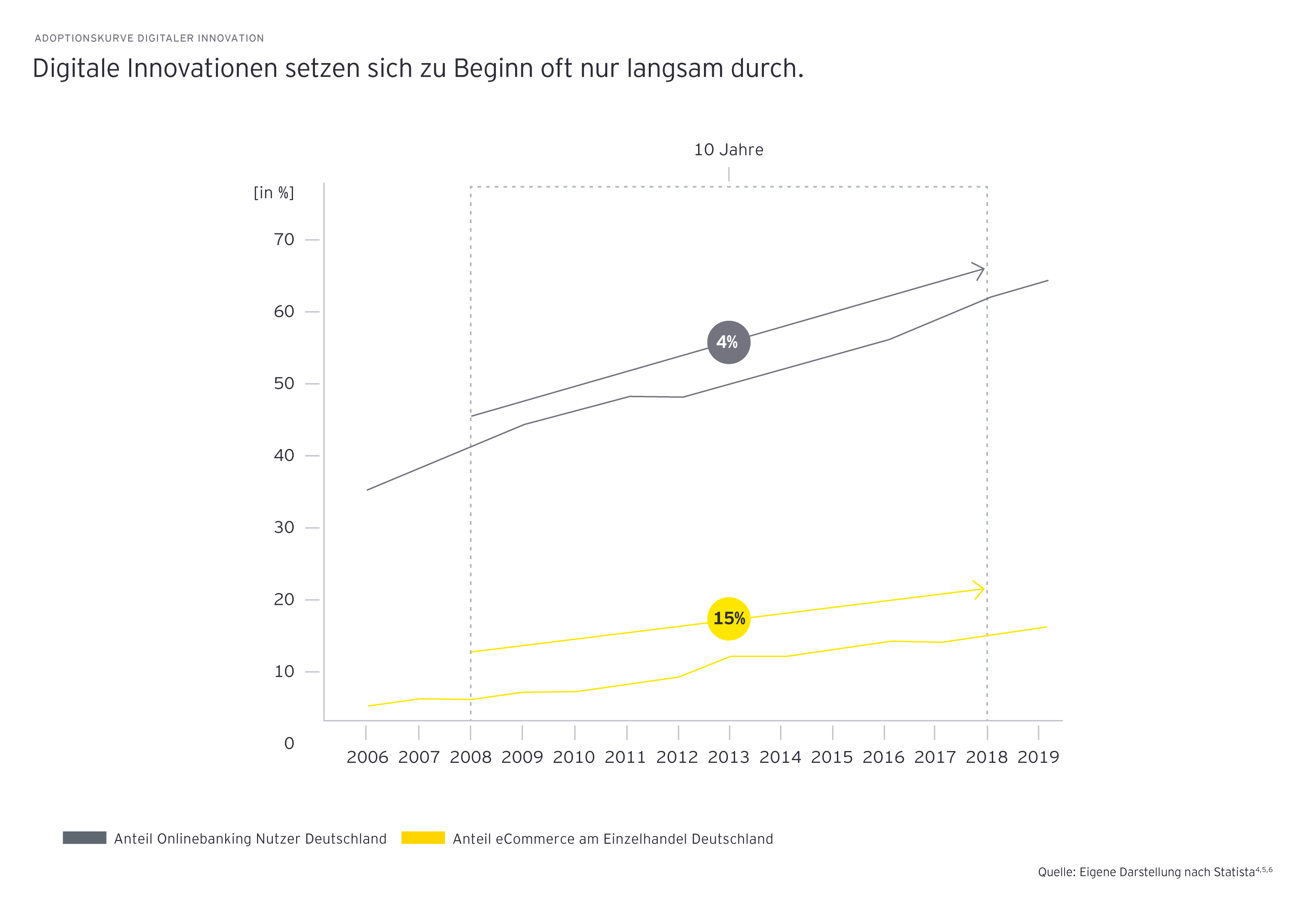
Wissenschaftlich betrachtet, spielt bei der Adoption neuer Technologien nicht nur der Zeitaspekt eine Rolle, sondern auch die Motivation der Nutzenden. Hierbei sind nach dem Technologieakzeptanzmodell zwei Faktoren bestimmend: die wahrgenommene Anwenderfreundlichkeit und der wahrgenommene Nutzen.
Das belegt auch der Blick ins Ausland, zum Beispiel nach Dänemark. Das Vorreiterland in Sachen E-Health unterstreicht die notwendigen Faktoren Zeit und Nutzerfreundlichkeit. Der Faktor Zeit ist gerade zu Beginn entscheidend – es bedarf einer gewissen Anlaufphase bis die Bevölkerung neue Dienstleistungen annimmt. Die Abbildung zeigt, dass es insbesondere kurz nach dem Start eines Gesundheitsportals zunächst nur einen flachen Anstieg in der Nutzung gab, der sich dann jedoch beschleunigte. Der Faktor Nutzerfreundlichkeit machte sich ab 2012 bemerkbar, als Dänemark auf eine einfachere Authentifizierungsmethode umstellte, die identisch mit der des Onlinebankings und anderer dänischer Services ist. Außerdem wurde die eigentliche Gesundheitsakte 2015 als zentrale Anlaufstelle zu allen Gesundheitsinformationen für Patienten und Gesundheitsdienstleister eingeführt.
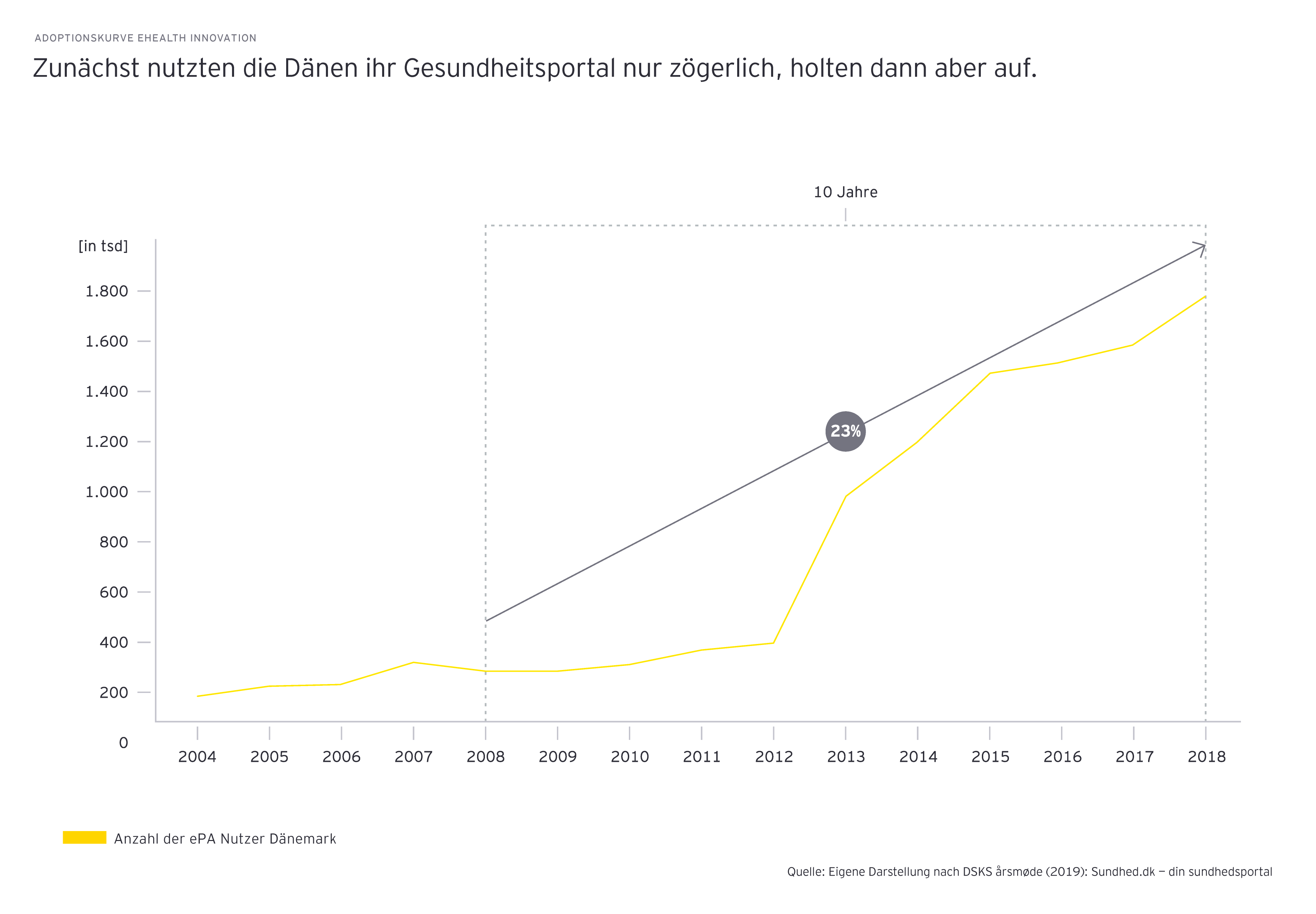
Es gilt, diese Anlaufphase zu nutzen und das Serviceportfolio schrittweise zu optimieren und kontinuierlich zu erweitern. Im Rahmen digitaler Gesundheitsinnovationen ist Zeit nicht nur eine wichtige Einflussgröße für den Adaptionsprozess, sondern auch für die Datenbasis. Denn mit wachsender Gesundheitsdatenmenge steigt auch der Nutzen digitaler Gesundheitsanwendungen, was maßgeblich zu deren Akzeptanz beiträgt.
Im Mittelpunkt einer Innovation und ihrer Adoption stehen also immer die Nutzenden. Auch für die elektronische Patientenakte in Deutschland liegt der entscheidende Schlüssel zu Akzeptanz und Erfolg in der Nutzerzentrierung.
Nutzenbringende Anwendungen ermöglichen
Für die Politik gilt es nicht, diesen Nutzen zu „verschreiben“, sondern vielmehr Spielräume dafür zu schaffen, in denen unterschiedliche Akteure ihre Kreativität entfalten können. In der Konzeption der ePA 3.0 fehlt diese Perspektive an vielen Stellen: Der elektronische Medikationsplan beinhaltet weder Einnahmeerinnerungen noch Überprüfungen von Wechselwirkungen. Auch die Forschungsdatenspende ist ohne Möglichkeit zur positiven Rückmeldung konzipiert, die Spendende zur Zustimmung motivieren könnte – zum Beispiel „Ihre Spende hilft bei der Erforschung von …“. Erinnerungsfunktionen über Push-Nachrichten kommen in der Spezifikation nicht vor. Zudem ist der Datenfluss nicht durchgängig, was häufig integrierte Nutzungsideen verhindert. Mit den Daten aus dem Mutterpass beispielsweise kann nicht direkt das Mutterschaftsgeld beantragt werden, da ePA-Daten und Kassen-Apps keine Verbindung haben. Digitale Gesundheitsanwendungen können zwar Daten in die ePA schreiben, aber keine Daten daraus ziehen. Kontraindikationen durch vorherige Diagnosen bei Psychotherapie-Apps oder die Nutzung bisheriger Medikation bei Diabetes- oder Migräne-Anwendungen bleiben so unmöglich.
Um die Gebrauchstauglichkeit und damit die Nutzerakzeptanz zu erhöhen, sollte die Meinung der Nutzenden in die Ausgestaltung der Funktionalitäten einbezogen werden. Außerdem wäre es ein großer Schritt in Richtung einer markt- und zukunftsfähigen ePA, wenn Entwickler Schnittstellen für nutzenbringende Anwendungen bekämen – und die Versicherten über den Mehrwert und die Vorteile, die eine aktive Nutzung ihrer elektronischen Patientenakte mit sich bringt, überzeugt werden könnten.
Fazit
Die 2021 eingeführte ePA soll den Versorgungsalltag maßgeblich vereinfachen und als Drehscheibe für Gesundheitsdaten dienen. Im November 2021 nutzten aber nur 0,5 Prozent der Menschen in Deutschland ihre Akte.
Der Bundesregierung zufolge soll hierzulande das Opt-out-Verfahren angewandt werden. Wie weit die Zustimmungs- und Widerspruchsbestimmungen gehen sollen ist aber noch unklar. Häufig ist die gesellschaftliche Akzeptanz und Adoption digitaler Innovation zu Beginn langsam. Doch nicht nur der Faktor Zeit, sondern auch Motivation, Nutzerfreundlichkeit und wahrgenommener Nutzen sind ausschlaggebend. Um zu einem Erfolg werden zu können, sollte die ePA schrittweise optimiert und weiterentwickelt werden.




